TESTERCP – Colangio- pancreatografia retrograda endoscopica
La colangiopancreatografia retrograda endoscopica (ERCP) è una tecnica mista, endoscopica e radiologica che studia i dotti biliari e pancreatici e consente interventi (una volta di competenza chirurgica) su tali distretti. I dotti biliari e pancreatici sboccano nel duodeno insieme attraverso un’apertura denominata papilla di Vater (Fig. 1). La papilla è circondata da un anello muscolare chiamato sfintere di Oddi. Attraverso la papilla l’endoscopista esegue le sue manovre diagnostiche ed operative.
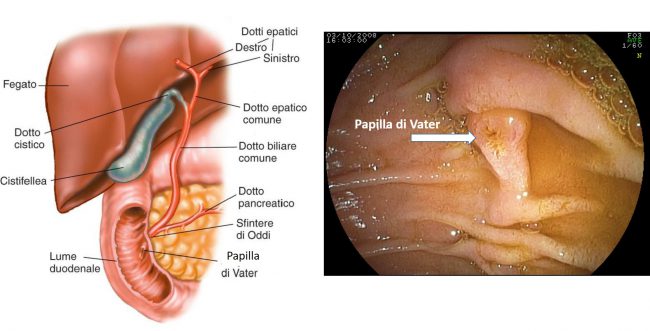
Fig. 1. Lo schema a sinistra illustra i rapporti fra fegato, pancreas, duodeno via biliare e pancreatica. A destra l’immagine endoscopica della papilla di Vater.
Nella sala dove si svolge l’ERCP c’è l’apparecchiatura endoscopica ed anche quella radiologica. Il paziente viene posizionato sul lettino e sedato (sedazione profonda, quindi il paziente non sente assolutamente nulla). Il medico, quindi, introdurrà l’endoscopio (come per una gastroscopia) fino alla papilla.
Ogni ERCP prevede una parte diagnostica (che serve a capire quale è il quadro di malattia) ed una parte operativa. Durante la parte diagnostica viene iniettato del mezzo di contrasto radiologico nel dotto biliare o in quello pancreatico, e a volte in entrambe. Questo mezzo di contrasto viene iniettato attraverso un piccolo tubicino (catetere o sfinterotomo) che viene introdotto nella papilla attraverso l’endoscopio (Fig 2). Durante la procedura vengono utilizzati i Raggi X per ottenere le immagini di questi dotti (Fig. 3).
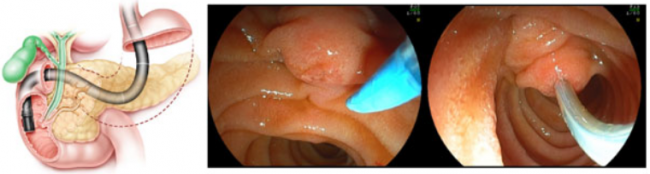
Fig. 2. Incannulazione della papilla di Vater con sfinterotomo. La successiva iniezione del mezzo di contrasto metterà in evidenza le vie biliari e pancreatiche (vedi Fig. 3).
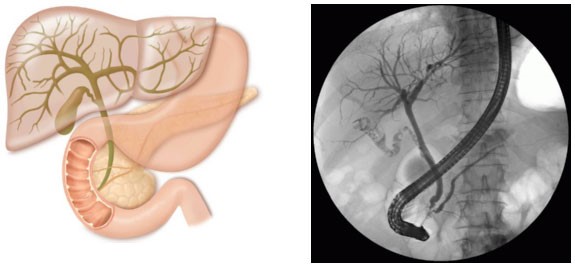
Fig. 3. A sinistra la rappresentazione schematica delle vie biliari e pancreatiche mentre a destra l’immagine radiologica che si ottiene con la ERCP dopo l’iniezione del mezzo di contrasto.
L’ERCP consente di eseguire diversi interventi tra i quali:
– sfinterotomia: è il taglio del muscolo che circonda lo sbocco dei dotti, la papilla. Viene fatto per allargare l’apertura della papilla e consentire di procedere con altri trattamenti ( rimozione calcoli, posizionamento di endoprotesi, ecc.) attraverso il dotto biliare e quello pancreatico (Fig. 4).
– rimozione di calcoli: è il trattamento più frequentemente eseguito attraverso l’ERCP (Fig. 5)).
– posizionamento di protesi (tubicini di plastica o di metallo) per superare restringimenti (stenosi) del dotto biliare e/o pancreatico. Questi restringimenti possono essere causati da tessuto cicatriziale o calcoli o tessuto tumorale che provoca il blocco del drenaggio normale dei dotti (Fig. 6).
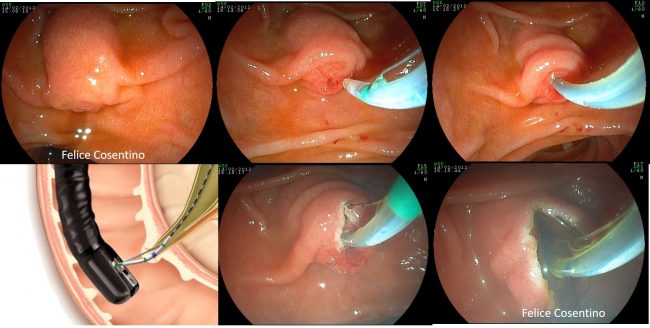
Fig 4. Sezione della papilla con sfinterotomo. Tale manovra è preliminare ai successivi interventi endoscopici.
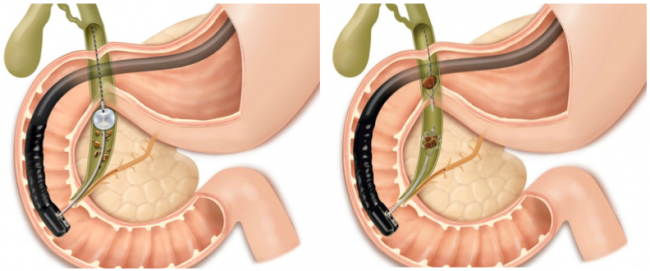
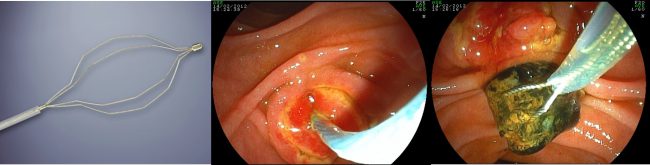
Fig 5: I calcoli della via biliare principale possono venire estratti con dei cateteri a palloncino (cateteri di Fogarty, in alto a sinistra) o con dei particolari cestelli metallici (cestello di Dormia, in alto a destra ed immagini in basso).
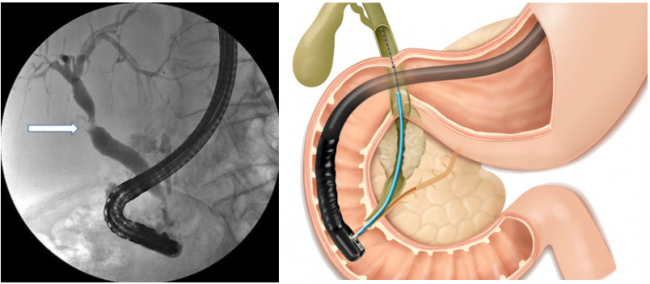
Fig 6. Una stenosi della via biliare (infiammatoria, neoplastica, ecc.) può essere trattata (in modo transitorio o definitivo) mediante posizionamento di protesi di plastica (foto in alto ) o metalliche.
L’alternativa all’intervento endoscopico eseguito in corso di ERCP è rappresentata dalla terapia chirurgica, che comporta una più lunga degenza ed una maggiore incidenza di complicanze. Altra procedura in alternativa all’ERCP è costituita dalla colangiografia percutanea per via transepatica (PTC), impiegata allorquando con l’esame endoscopico non è possibile incannulare la papilla oppure superare particolari restringimenti (infiammatori, neoplastici, da calcoli) delle vie biliari. La PTC, comunque, è una procedura maggiormente invasiva rispetto all’ERCP ed è gravata da una più alta incidenza di complicanze.
L’esame viene eseguito in regime di ricovero. Nei giorni precedenti l’esame saranno effettuati accertamenti rivolti ad escludere problemi di coagulazione che potrebbero controindicare l’esame. Bisogna essere a digiuno da almeno sei ore (o preferibilmente dalla sera precedente) prima della procedura, poiché è fondamentale che lo stomaco sia vuoto. L’ERCP viene eseguita in sedazione profonda con assistenza anestesiologica per cui l’esame è assolutamente “indolore”. Per tale motivo il paziente avrà un colloquio con il collega anestesista il giorno prima dell’esame.
Dopo l’esame il paziente può avvertire alcuni fastidi solitamente sono legati all’insufflazione di aria nell’intestino per cui si può avere un leggera sensazione di gonfiore addominale e bisogno di espellere aria. Nel 6/10% dei casi è possibile l’insorgenza di complicanze che possono prolungare il ricovero. Le complicanze più frequenti sono la pancreatite (infiammazione acuta del pancreas), l’infezione, la perforazione o il sanguinamento. Alcuni pazienti inoltre possono presentare reazioni avverse ai sedativi utilizzati.
La maggior parte delle complicanze raramente richiedono un intervento chirurgico e solo eccezionalmente si possono verificare situazioni gravi per la vita.
I rischi, tuttavia, variano a seconda del tipo di procedura effettuata, da quello che viene trovato durante la procedura stessa, dal tipo di trattamento che viene effettuato e dalle problematiche generali di salute del paziente.

